Hoe zit het met zoetstoffen en leververvetting?
Er is geen tot nauwelijks bewijs dat zoetstoffen tot leververvetting (NAFLD) leiden. Een belangrijke manier om leververvetting te verminderen is gewichtsverlies en daar kunnen light dranken bij helpen.
Hoe zit het?
Leveraandoening die niet door alcohol worden veroorzaakt heten ‘non-alcoholic fatty liver diseases’ (NAFLD). Het beginstadium is leververvetting wat nog omkeerbaar is. Houdt de leververvetting lang aan dan kan dit leiden tot leverontsteking, leverfibrose, levercirrose en ten slotte leverkanker. Deze laatste drie zijn onomkeerbaar. NAFLD is vooral gerelateerd aan overgewicht/obesitas [1]. De hoeksteen van de behandeling is dan ook gewichtsverlies [2]. Een gewichtsverlies van 3-5% leidt al tot minder levervet [1]. Het vervangen van suikerhoudende drank door light drank kan daarbij helpen [3].
De standaardmethode voor de diagnose van NAFLD is het nemen van een leverbiopt, maar dat is invasief, kostbaar en kent risico’s voor de patiënt. Een goed alternatief zijn beeldvormende technieken zoals echografie, CT-scans, MRI en ‘Magnetische Resonantie Spectroscopie’ (MRS). Ook die zijn kostbaar en bovendien niet overal beschikbaar, waardoor vaker naar leverenzymen wordt gekeken als biomarker voor leverproblemen. Het gaat dan met name om ‘alanine transaminase’ (ALT), ‘aspartaat transaminase’ (AST) en ‘gamma-GT’ (GGT). Een verhoging daarvan kan duiden op leververvetting.
Er zijn niet veel studies waarin gekeken is naar het effect van zoetstoffen op NAFLD. Dat is ook lastig gezien de ontwikkeling ervan. Studies in knaagdieren laten zien dat het doorgaans minimaal 4 tot 8 weken duurt om leververvetting te ontwikkelen en meer dan 16 weken om leverontsteking te ontwikkelen. Bij mensen duurt het echter jaren, zo niet decennia, voordat NAFLD en de daaraan gerelateerde klachten optreden [4].
Observationele studies naar leververvetting
In twee systematic reviews (één met en één zonder meta-analyse) (zie kadertekst) en een recente gepoolde analyse van vier cohorten is gekeken naar de relatie tussen light drank en NAFLD.

Studie 1
In 2016 is er een systematic review met meta-analyse gepubliceerd waarin gekeken is naar de relatie tussen suikerhoudende drank en light drank en NAFLD [5]. Zowel observationele als interventiestudies kwamen daarvoor in aanmerking. De auteurs vonden slechts één geschikte studie waarin naar light drank gekeken is. Dat betrof een cross-sectionele analyse van twee cohorten uit 2015 [6]. Cross-sectioneel wil zeggen dat de deelnemers niet gedurende een periode gevolgd zijn, maar dat op één moment de voeding is nagevraagd en de conditie van de lever is beoordeeld. De bewijskracht van een dergelijke studie-opzet is laag omdat een oorzaak-gevolgrelatie door het ontbreken van een tijdslijn niet vast te stellen is (zie figuur).
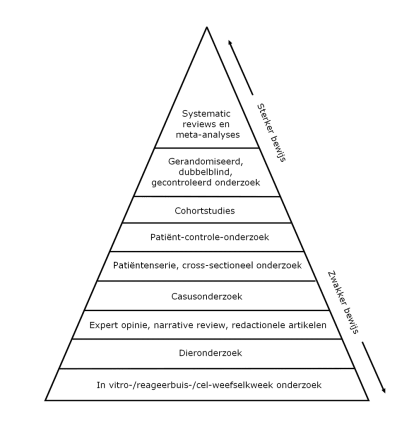
Aan beide cohorten deden volwassenen deelnemers mee. Bij 2.634 deelnemers is het volume levervet beoordeeld op basis van een CT-scan en bij 5.908 deelnemers is het leverenzym ALT bepaald. Gecorrigeerd voor verschillende verstorende factoren is er gevonden dat de consumptie van suikerhoudende frisdrank was geassocieerd met NAFLD en een verhoogde ALT-waarde. Voor de consumptie van light frisdrank werd dit niet gevonden.
Studie 2
In 2020 is er een systematic review zonder meta-analyse verschenen waarin gekeken is naar NAFLD en de relatie met zoetstoffen [7]. Daarin werd gevonden dat dierstudies wisselende resultaten laten zien. Verder is dezelfde cross-sectionele analyse uit de eerdere systematic review gevonden.
Studie 3
In een groot Europees project (SWEET-project) is recent gekeken naar de associatie tussen de consumptie van light drank, suikerhoudende drank en fruitsap en NAFLD, gedefinieerd met de ‘Fatty Liver-Index’ (FL-I) [8]. Ook dit betrof een cross-sectionele analyse. De FL-I is berekend met een ingewikkelde formule op basis van triglyceriden, het leverenzym GGT, de BMI en de middelomtrek. Een uitkomst boven de 60 werd gedefinieerd als NAFLD. Voor de analyse zijn vier grote cohorten meegenomen (drie uit Nederland en één uit Spanje) met in totaal 42.024 deelnemers.
Er is gevonden dat de consumptie van zowel suikerhoudende drank als light drank geassocieerd was met een verhoogd risico op NAFLD. Een matig gebruik van fruitsap (≤2 porties/dag) was daarentegen geassocieerd met een verlaagd risico. Opgemerkt moet worden dat dit observationele studies waren met een crosssectionele analyse die de nodige beperkingen hebben. Zo was de voedingsinname gebaseerd op zelfrapportage en kunnen ‘verstorende factoren’ (confounders) en ‘omgekeerde oorzakelijkheid’ (reverse causation) niet uitgesloten worden (zie kadertekst). De auteurs geven dat ook aan. Mensen met overgewicht/obesitas en/of gezondheidsproblemen zullen bijvoorbeeld vaker voor light drank kiezen om daar iets aan te doen. Dat werd ook hier gevonden. Deelnemers met een hogere inname van light drank waren jonger, minder lichamelijk actief, hadden vaker diabetes type 2, een te hoog cholesterol, hypertensie en een BMI van ≥25 kg/m2 en aten meer vlees en minder groenten en fruit. Er wordt dan weliswaar een associatie gevonden, maar de consumptie van light drank is dan mogelijk een gevolg en niet de oorzaak van het overgewicht/obesitas en de gezondheidsproblemen. Interventiestudies kennen deze problemen niet en hebben daarom een hogere bewijskracht (zie figuur). Dat soort studies is ook gedaan.

Interventiestudies naar leververvetting
Er zijn twee gerandomiseerde, gecontroleerde interventiestudies waarin gekeken is naar het effect van zoetstoffen (light drank) op het levervet. In beide studies is gebruik gemaakt van MR-Spectometrie (een ingewikkelde techniek) om de hoeveelheid levervet nauwkeurig in beeld te krijgen.
Studie 1
In deze studie zijn deelnemers (n= 47) met overgewicht/obesitas gedurende 6 maanden in 4 groepen verdeeld (1 liter/dag) [9]:
- Suikerhoudende frisdrank
- Magere melk (isocalorisch aan de suikerhoudende drank)
- Light drank (met aspartaam)
- Water
De consumptie van suikerhoudende drank leidde na 6 maanden tot een toename van het levervet, terwijl de consumptie van magere melk, light drank en water daar niet toe leidde. Water en light drank hadden een vergelijkbaar effect op de vetmassa rondom de organen in de buikholte (visceraal vet).
Studie 2
In deze studie zijn deelnemers (n=31) met overgewicht/obesitas die normaal >660 ml suikerhoudende drank per dag drinken, gedurende 12 weken in 2 groepen verdeeld [10]:
- Doorgaan met de consumptie van suikerhoudende drank
- De consumptie van suikerhoudende frisdrank vervangen door light drank
Na 12 weken was in beide groepen het levervet afgenomen, maar de absolute afname was groter in de groep die was overgestapt op light drank. Een verschil in viscerale vetmassa werd niet gevonden.
Studies naar leverenzymen (ALT, AST, GGT)
Bij de meeste mensen met NAFLD zijn de bloedwaarden van de leverenzymen ALT, AST en GGT (licht) verhoogd [11]. De waarde van deze leverenzymen wordt vaak gebruikt bij het stellen van de diagnose NAFLD. Wat voor effect hebben zoetstoffen op deze leverenzymen?
Systematic review met meta-analyse
In een recente systematic review met meta-analyse is gekeken of zoetstoffen een effect hebben op deze leverenzymen [12]. Een verhoging ervan kan namelijk een aanwijzing zijn voor leververvetting. Het ging om de zoetstoffen aspartaam, advantaam, stevia (steviolglycosiden, rebaudioside A, stevioside (zie kadertekst)) of een combinatie van zoetstoffen. In totaal zijn er 10 gerandomiseerde, gecontroleerde interventiestudies meegenomen.
In het algemeen werd er geen effect op deze leverenzymen gevonden. En ook niet wanneer naar de verschillende zoetstoffen afzonderlijk wordt gekeken, behalve voor stevioside. Het gebruik daarvan leidde tot een daling van ALT, hoewel dat gebaseerd was op een beperkt aantal studies (n=3).

Conclusie
Er is geen tot nauwelijks bewijs dat zoetstoffen tot leververvetting (NAFLD) leiden. Een belangrijke manier om leververvetting te verminderen is gewichtsverlies en daar kunnen light dranken aan bijdragen.
Referenties
- Rinella ME, Neuschwander-Tetri BA, Siddiqui MS, et al. AASLD Practice Guidance on the clinical assessment and management of nonalcoholic fatty liver disease. Hepatology. 2023 May 1;77(5):1797-1835.
- Ratziu V. Non-pharmacological interventions in non-alcoholic fatty liver disease patients. Liver Int. 2017 Jan;37 Suppl 1:90-96.
- McGlynn ND, Khan TA, Wang L, et al. Association of Low- and No-Calorie Sweetened Beverages as a Replacement for Sugar-Sweetened Beverages With Body Weight and Cardiometabolic Risk: A Systematic Review and Meta-analysis. JAMA Netw Open. 2022 Mar 1;5(3):e222092.
- Green CH, Syn WK. Non-nutritive sweeteners and their association with the metabolic syndrome and non-alcoholic fatty liver disease: a review of the literature. Eur J Nutr. 2019 Aug;58(5):1785-1800.
- Wijarnpreecha K, Thongprayoon C, Edmonds PJ, Cheungpasitporn W. Associations of sugar- and artificially sweetened soda with nonalcoholic fatty liver disease: a systematic review and meta-analysis. QJM. 2016 Jul;109(7):461-466.
- Ma J, Fox CS, Jacques PF, et alM. Sugar-sweetened beverage, diet soda, and fatty liver disease in the Framingham Heart Study cohorts. J Hepatol. 2015 Aug;63(2):462-9.
- Kakleas K, Christodouli F, Karavanaki K. Nonalcoholic fatty liver disease, insulin resistance, and sweeteners: a literature review. Expert Rev Endocrinol Metab. 2020 Mar;15(2):83-93.
- Naomi ND, Ngo J, Brouwer-Brolsma EM, Buso MEC, et al. Sugar-sweetened beverages, low/no-calorie beverages, fruit juice and non-alcoholic fatty liver disease defined by fatty liver index: the SWEET project. Nutr Diabetes. 2023 Apr 21;13(1):6.
- Tate DF, Turner-McGrievy G, Lyons E, et al. Replacing caloric beverages with water or diet beverages for weight loss in adults: main results of the Choose Healthy Options Consciously Everyday (CHOICE) randomized clinical trial. Am J Clin Nutr. 2012 Mar;95(3):555-63.
- Campos V, Despland C, Brandejsky V, Kreis R, Schneiter P, Chiolero A, Boesch C, Tappy L. Sugar- and artificially sweetened beverages and intrahepatic fat: A randomized controlled trial. Obesity (Silver Spring). 2015 Dec;23(12):2335-9.
- LaBrecque DR, Abbas Z, Anania F, et al.; World Gastroenterology Organisation. World Gastroenterology Organisation global guidelines: nonalcoholic fatty liver disease and nonalcoholic steatohepatitis. J Clin Gastroenterol. 2014;48:467–473.
- Golzan SA, Movahedian M, Haghighat N, Asbaghi O, Hekmatdoost A. Association between non-nutritive sweetener consumption and liver enzyme levels in adults: a systematic review and meta-analysis of randomized clinical trials. Nutr Rev. 2023 Aug 10;81(9):1105-1117.
- EFSA Panel on Food Additives and Nutrient Sources (ANS); Scientific Opinion on safety of steviol glycosides for the proposed uses as a food additive. EFSA Journal 2010;8(4):1537. [85 pp.].